Eine „sichere“ Gesundheits-App entwickeln: So geht das!
Verbraucher und Patienten nennen als Hauptgrund warum sie bisher keine Gesundheits-Apps nutzen die Angst vor dem Ausspähen persönlicher Gesundheitsdaten (GAPP-Studie). Die Europäische Kommission hat die Tragweite des Problems erkannt und reagiert. Mit einem sog. Code of Conduct on Privacy for mobile health applications will sie dafür sorgen, dass das Vertrauen in Gesundheits-Apps wachsen kann. Sie gibt Entwicklern von Health-Apps Empfehlungen an die Hand, wie EU Datenschutzrichtlinien in Health-Apps umgesetzt werden können. Anbieter von Health-Apps, die sich freiwillig zur Einhaltung dieser Regeln verpflichten, werden in ein zentrales Register aufgenommen, das auf EU-Ebene neu aufgebaut werden soll. Wer will, kann sich außerdem auditieren lassen, die Kosten für diesen Prozess trägt jeder Health-App Anbieter selbst.
Für welche Health-Apps gelten die Empfehlungen?
Für alle Apps, die Daten erfassen und oder verarbeiten, die eine klare Zuordnung zur Gesundheit des Nutzers oder seines gesundheitlichen Risikos erlauben, gelten die in der Empfehlung ausformulierten erhöhten Anforderungen an den Schutz der persönlichen Gesundheitsdaten. Es ist also abhängig, in welchem Kontext eine App genutzt wird, welchen Zweck sie mit der Erhebung und Auswertung dieser Daten verfolgt, d. h. für eine Fitness-App, die zwar Nutzerdaten aufzeichnet diese aber nicht für eine gesundheitsbezogene Fragestellungen auswertet, gelten die einfachen Datenschutzregeln wie für jede andere App auch.
Was müssen Entwickler von Gesundheits-Apps tun, die in das Register der EU aufgenommen werden wollen?
In einer Erklärung geben sie Aufschluss darüber, in welchem gesundheitsbezogenen Kontext und in welchem Umfang sie personenbezogene Daten erheben. Diese Angaben werden auf Vollständigkeit und Plausibilität geprüft – Annex I – Privacy Impact Assessment
Aufbau und Pflege des Registers bezahlen die App-Anbieter mit einer Art Mitgliedsbeitrag, der sich an der Anzahl der Apps und der Größe der erreichten Nutzerzielgruppen, und damit der Wirtschaftskraft des Anbieters orientiert.
Wer überprüft die Einhaltung der freiwilligen Selbstverpflichtung?
Die Apps der Hersteller, die im Register gelistet sind, werden stichprobenartig überprüft, Verstöße können grundsätzliche auch von den Nutzern selbst und jedem anderen Marktteilnehmer gemeldet werden.
Bei jedem Update einer Gesundheits-Apps Apps obliegt es dem Hersteller erneut zu prüfen, ob die im Code of Conduct on Privacy festgelegten Anforderungen durch das Update tangiert sind. Gegebenenfalls muss der Anbieter die erforderlichen Nachbesserungen vornehmen oder andernfalls von der freiwilligen Selbsterklärung zurücktreten. In diesem Fall wird der Anbieter im zentralen Register gelöscht.
Role Model – Freiwillige Selbstverpflichtung für Gesundheits-Apps
Ganz ähnlich arbeitet auch HealthOn mit dem Ehrenkodex. Seit 2012 können sich Anbieter von Gesundheits-Apps freiwillig zur Einhaltung von sieben Qualitäts- und Transparenzkriterien verpflichten. Der Ehrenkodex geht über die reinen Aspekte des Datenschutzes hinaus. Mit Hilfe erweiterter Herstellerangaben zu Autoren, zu den verwendeten Quellen sowie zur Unabhängigkeit der gesundheitsbezogenen Informationen und Services ist es möglich, neben der Sicherheit der Nutzerdaten auch die Vertrauenswürdigkeit der Inhalte einer App abzuschätzen.
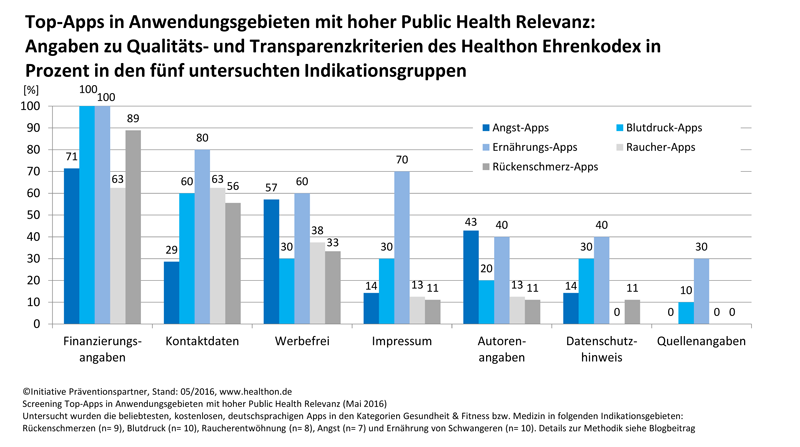
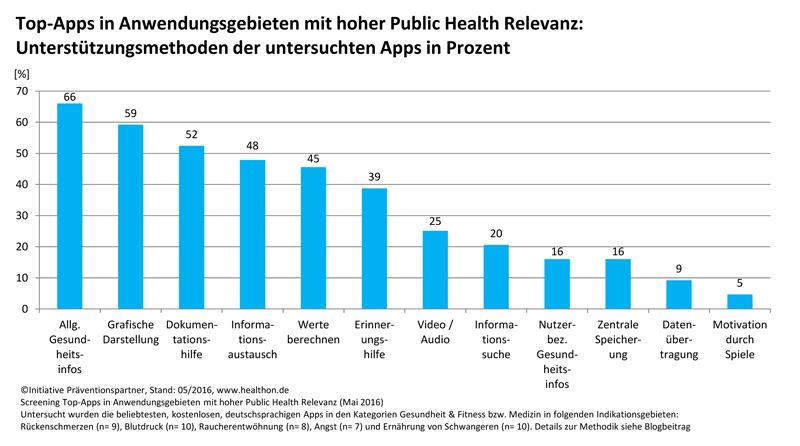
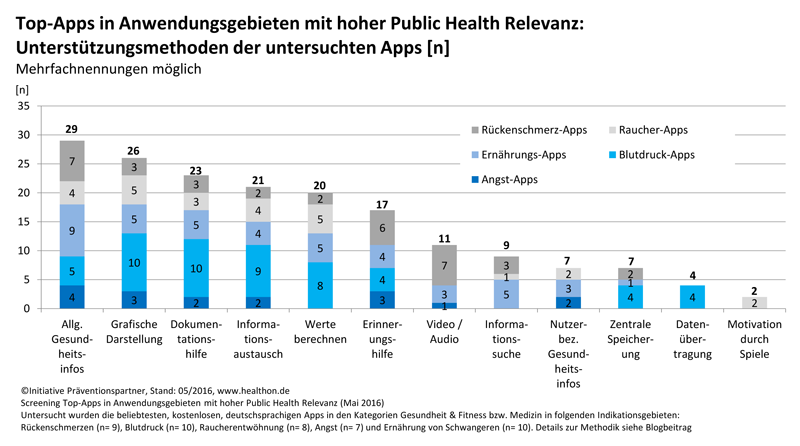
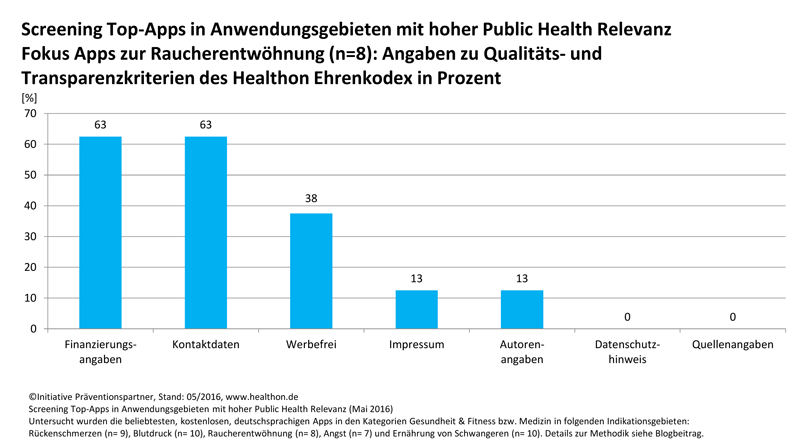
Wie wichtig das ist, zeigt eine aktuelle Untersuchung der aus Nutzersicht beliebtesten Gesundheits-Apps in fünf Anwendungsgebieten, die auch aus Public Health Sicht hohe Relevanz besitzen (“Top” Gesundheits-Apps: Von den Besten lernen. Top Gesundheits-Apps: Beliebt, vertrauenswürdig, wirksam?) Alle 44 deutschsprachigen und kostenlosen Apps wurden im Mai 2016 im Hinblick darauf untersucht, wie umfassend ihre Hersteller Angaben machen zur Qualität und Transparenz der gesundheitsbezogenen Services und Inhalte. Hier die Ergebnisse:
Datenschutz und Sicherheit
- Datenschutzerklärung 20%. Nur jede fünfte App bietet eine Datenschutzerklärung innerhalb der App. Wo und wie Daten gespeichert werden, wer die Daten in welchem Umfang und wofür nutzt, bleibt damit völlig im Dunkeln. Das zeigt den großen Bedarf nach Aufklärung, sowohl auf Anbieter- als auch auf Nutzerseite.
- Kontaktangaben 59%. Bei mehr als einem Drittel der Apps fehlen Kontaktangaben
- Impressum 30%. Nur ein Drittel der App-Anbieter gibt sich mit einem Impressum eindeutig zu erkennen. Wie will der Nutzer in diesem Falle seine Rechte durchsetzen oder Schadenersatzansprüche geltend machen, wenn die Kontaktdaten eines rechtsverbindlichen Ansprechpartners fehlen?
Unabhängigkeit, Offenlegung potentieller Interessenkonflikte
- Werbefrei 43%. Ohne offensichtliche Werbung kommen 43 Prozent der untersuchten Apps aus, die Frage ist, wie sich diese Apps finanzieren? Zahlen Nutzer mit ihren Daten?
- Hinweise zur Finanzierung 86%: Bei den meisten Apps lassen Werbeeinblendungen und Sponsoren-Hinweise, sowie Hinweise auf In-App-Käufen vermuten, wie sich die kostenlose App finanziert. Keine der Apps informiert mit einem expliziten Finanzierungshinweis.
Interessenkonflikte aufzudecken, ist für Nutzer damit fast unmöglich.
Sachverständigkeit
- Nennung der Autoren 25%. Nur jede vierte App informiert, wer für die Richtigkeit der medizinischen Inhalte, sowie der Sinnhaftigkeit des App-Konzeptes verantwortlich ist. Fragen zur Sachverständigkeit lassen sich ohne diese Angaben nicht prüfen.
- Nennung von Quellen 9%. Wie soll ein Nutzer erkennen können, ob Informationen aktuell sind, wie im Zweifel überprüfen, ob vertrauenswürdige, und wissenschaftliche akzeptierte Grundlagen, z. B. Leitlinien verwendet wurden, wenn keine Quellen genannt werden?
Unter den untersuchten 44 Top-Apps waren 3 Apps (7%) mit umfassenden Angaben machen zu allen sieben HealthOn-Kriterien. Sie können sich mit dem Siegel des HealthonApp-Ehrenkodex in Richtung ihrer Nutzerzielgruppen als vertrauenswürdig zu erkennen geben.
Weitere Beiträge zum Screening “Top” Gesundheits-Apps, das die Initiative Präventionspartern im Mai 2016 durchgeführt hat:
- “Top” Gesundheits-Apps: Von den Besten lernen.
- Top Gesundheits-Apps: Beliebt, vertrauenswürdig, wirksam?