Key-Facts: Die Zukunft des Operationssaals 2026
- Autonomie-Level 2 bis 3: OP-Robotik Trends 2026 zeigen den Übergang von rein assistierenden Systemen zu teilautonomen Einheiten, die einfache Standardschritte (z. B. Nähen) selbstständig durchführen.
- Datenfusion & KI: Echtzeit-Integration von präoperativen MRT/CT-Daten mit intraoperativen Videostreams via Augmented Reality (AR) revolutioniert die chirurgische Navigation.
- Haptisches Feedback: Neue Sensortechnologien geben dem Chirurgen das „Gefühl“ zurück, welches bei der klassischen minimalinvasiven Chirurgie oft fehlte.
- Demokratisierung der High-Tech-Medizin: Kosteneffizientere, modulare Systeme treten neben etablierte Plattformen und ermöglichen den Einsatz auch in kleineren Kliniken.
- Präzisionsmedizin: Durch KI-gestützte Risikoanalysen während der OP werden Komplikationen proaktiv vermieden, bevor sie entstehen.
Der Operationssaal, traditionell ein Ort manueller Handwerkskunst und jahrelanger haptischer Erfahrung, steht an der Schwelle zu einer der fundamentalsten Transformationen in der Geschichte der Medizin. Während wir uns dem Jahr 2026 nähern, beobachten wir eine Konvergenz von Technologien, die noch vor einem Jahrzehnt als reine Science-Fiction galten. Es geht nicht mehr nur um die mechanische Unterstützung der menschlichen Hand – das Paradigma, das die Einführung der ersten Da Vinci Systeme prägte –, sondern um eine kognitive Erweiterung des chirurgischen Intellekts. Die Integration von Künstlicher Intelligenz (KI), fortschrittlicher Robotik und massiver Datenverarbeitung führt zu einer neuen Ära, in der der Begriff „Chirurgie“ neu definiert werden muss.
Die Dringlichkeit dieser Entwicklung lässt sich kaum überbewerten. Gesundheitssysteme weltweit stehen unter einem enormen Druck: Eine alternde Bevölkerung führt zu komplexeren Krankheitsbildern und einer höheren Anzahl notwendiger Eingriffe, während gleichzeitig ein signifikanter Fachkräftemangel im medizinischen Sektor herrscht. Chirurgen arbeiten oft an der Belastungsgrenze, was das Risiko für Fehler durch Ermüdung erhöht. Hier setzen die OP-Robotik Trends 2026 an. Sie versprechen nicht nur eine Entlastung des Personals durch ergonomische Verbesserungen und Automatisierung repetitiver Aufgaben, sondern zielen primär auf eine Erhöhung der Patientensicherheit und Ergebnisqualität ab. Wir bewegen uns weg von einer rein reaktiven Medizin hin zu prädiktiven Operationsabläufen, in denen das System potenzielle Gefahrenquellen – wie etwa den versehentlichen Anschnitt eines verborgenen Gefäßes – antizipieren und den Operateur warnen kann.
In diesem umfassenden Deep Dive analysieren wir den technologischen Reifegrad, der für das Jahr 2026 prognostiziert wird. Wir beleuchten, wie maschinelles Lernen die intraoperative Entscheidungsfindung verändert, welche physiologischen Mechanismen durch Telemanipulatoren optimiert werden und was die führenden medizinischen Fachzeitschriften zu Evidenz und Sicherheit sagen. Es ist eine Reise in das Herz der modernen Medizintechnik, die zeigt, dass der Operationssaal der Zukunft ein hochvernetztes Datenzentrum ist, in dem Mensch und Maschine eine symbiotische Einheit bilden, um das bestmögliche Outcome für den Patienten zu erzielen.
Inhaltsverzeichnis
Grundlagen & Definition: Der Wandel zur intelligenten Chirurgie
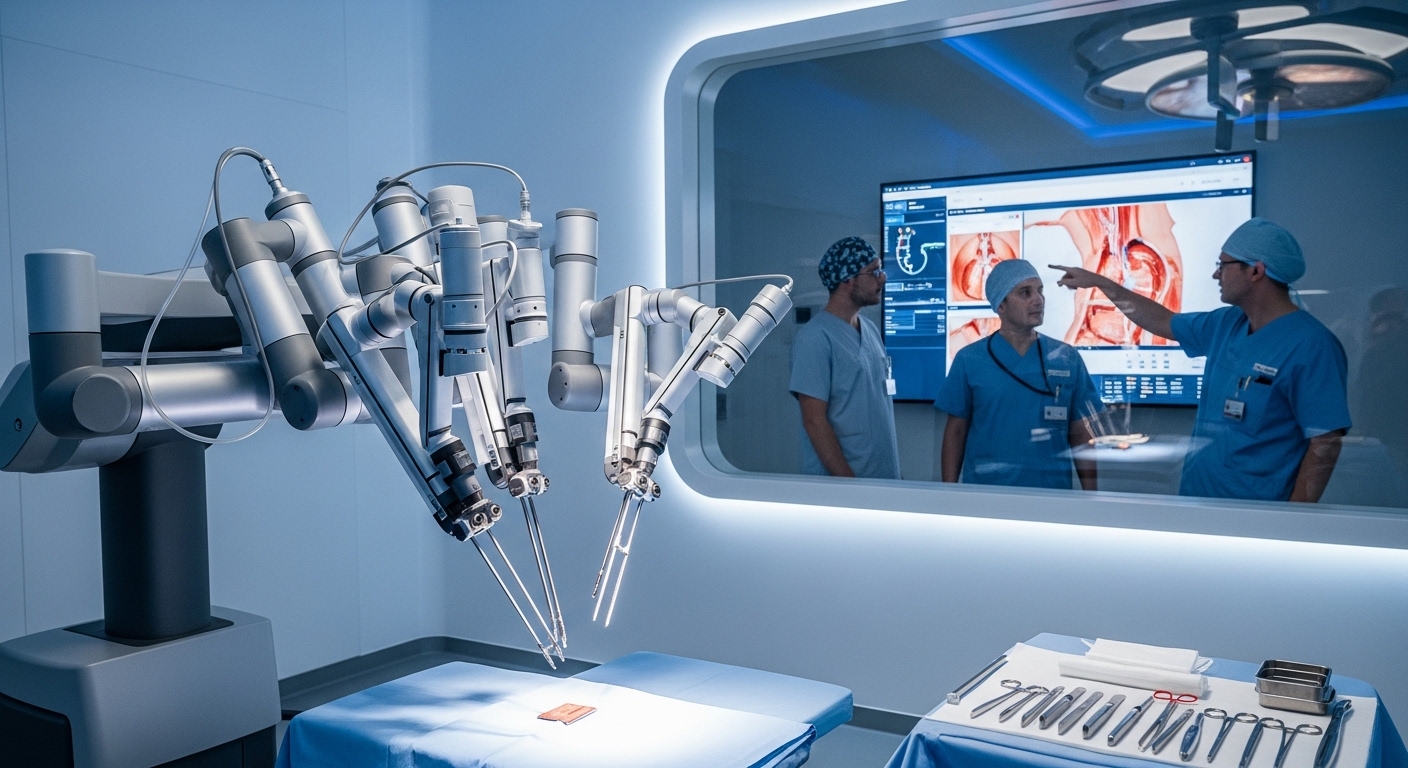
Um die Tragweite der OP-Robotik Trends 2026 vollumfänglich zu begreifen, ist es essenziell, die definitorischen Grenzen der aktuellen Systeme zu verstehen und zu erkennen, wie diese nun verschoben werden. Bislang verstand man unter OP-Robotik primär sogenannte Master-Slave-Systeme. Bei diesen Systemen führt der Roboter keine eigenständigen Bewegungen aus; vielmehr übersetzt er die Handbewegungen des Chirurgen an einer Konsole in präzise Instrumentenbewegungen im Körper des Patienten. Diese Technologie war der Grundstein für den Erfolg der Minimalinvasiven Chirurgie (MIC), da sie die Limitierungen der laparoskopischen „Schlüsselloch-Chirurgie“ – wie eingeschränkte Bewegungsfreiheit und den Verlust der dreidimensionalen Sicht – überwand.
Doch 2026 markiert den Übergang in die nächste Phase: Die Ära der „Augmented Intelligence“ und der Teilautonomie. Wir sprechen hier nicht mehr von reinen Telemanipulatoren, sondern von intelligenten chirurgischen Plattformen. Maschinelles Lernen Medizin bedeutet in diesem Kontext, dass die Systeme aus tausenden vorangegangenen Operationen lernen. Algorithmen analysieren Videodaten von Eingriffen, erkennen anatomische Strukturen und identifizieren Phasen der Operation. Dies ermöglicht eine kontextbezogene Unterstützung. Ein Roboter im Jahr 2026 weiß, ob der Chirurg gerade präpariert, näht oder koaguliert, und passt die Empfindlichkeit der Instrumente, die Beleuchtung oder die eingeblendeten Informationen auf dem Display automatisch an.
Ein weiterer zentraler Aspekt ist die Telechirurgie. Während sie lange Zeit durch Latenzprobleme (Verzögerungen in der Datenübertragung) limitiert war, ermöglicht der flächendeckende Ausbau von 5G- und beginnenden 6G-Netzwerken nun echte Fernoperationen mit minimaler Latenz. Dies ist ein entscheidender Schritt zur Demokratisierung der Spitzenmedizin. Spezialisten können ihre Expertise weltweit zur Verfügung stellen, ohne physisch anwesend zu sein. Die Definition von OP-Robotik erweitert sich somit um die Komponente der globalen Vernetzung und des Cloud-Computings, wo Operationsdaten zentral gesammelt und zur stetigen Verbesserung der Algorithmen genutzt werden.
Zudem sehen wir eine Diversifizierung der Hardware. Während lange Zeit große, monolithische Systeme wie die klassischen Da Vinci Systeme den Markt dominierten, geht der Trend 2026 hin zu modularen, flexibleren Einheiten. Diese können je nach Bedarf am OP-Tisch platziert werden und ermöglichen auch hybride Eingriffe. Die Präzisionsmedizin profitiert hiervon enorm, da Eingriffe immer weniger invasiv und immer individueller auf die Anatomie des einzelnen Patienten zugeschnitten werden können. Zusammenfassend lässt sich sagen: Die OP-Robotik 2026 ist nicht mehr nur ein Werkzeug, sondern ein intelligenter Partner im chirurgischen Prozess.
Physiologische & Technische Mechanismen (Deep Dive)
Tauchen wir nun tief in die technologischen und physiologischen Mechanismen ein, die diese Revolution ermöglichen. Die Leistungsfähigkeit moderner Robotiksysteme beruht auf dem Zusammenspiel von hochentwickelter Sensorik, enormer Rechenleistung und biomechanischer Ingenieurskunst. Ein Schlüsselelement ist hierbei die Eliminierung menschlicher Unzulänglichkeiten bei gleichzeitiger Verstärkung menschlicher Fähigkeiten.
Tremor-Filterung und Motion Scaling
Auf physiologischer Ebene ist der menschliche Handtremor, selbst bei den ruhigsten Chirurgenhänden, ein limitierender Faktor, insbesondere in der Mikrochirurgie (z. B. Gefäßanastomosen oder Netzhautchirurgie). Die Systeme des Jahres 2026 nutzen fortgeschrittene Filteralgorithmen, die zwischen gewollten Bewegungen und unwillkürlichem Zittern unterscheiden. Dies geschieht durch Hochfrequenz-Sampling der Eingabebewegungen (oft über 1000 Mal pro Sekunde). Der Computer glättet das Signal, bevor es an die Instrumentenspitze weitergeleitet wird. Gekoppelt ist dies mit „Motion Scaling“. Eine Bewegung von fünf Zentimetern an der Konsole kann vom Roboter in eine Bewegung von nur einem Millimeter im Operationsfeld übersetzt werden. Dies ermöglicht eine Präzision auf zellulärer Ebene, die rein manuell physiologisch unmöglich wäre.
Computer Vision und Gewebeerkennung
Technisch gesehen ist die Integration von Computer Vision eines der spannendsten Felder. Kamerasysteme im Jahr 2026 erfassen nicht mehr nur Licht im sichtbaren Spektrum. Sie nutzen hyperspektrale Bildgebung, um Gewebearten zu differenzieren, die für das menschliche Auge identisch aussehen. KI-Modelle segmentieren das Live-Bild in Echtzeit. Nervenbahnen, Blutgefäße und Tumorgewebe werden farblich kodiert über das Sichtfeld gelegt (Augmented Reality). Die Algorithmen berechnen dabei „No-Fly Zones“. Bewegt der Chirurg das Instrument versehentlich zu nah an eine kritische Arterie, leistet der Roboter haptischen Widerstand oder stoppt die Bewegung komplett. Dies ist ein aktives Sicherheitsfeature, das auf komplexer Vektorberechnung und Echtzeit-Distanzmessung basiert.
Haptisches Feedback 2.0
Ein langes Manko der Robotik war der Verlust des Tastsinns. In 2026er Systemen wird dies durch fortschrittliche Kraft-Momenten-Sensoren an den Instrumentenspitzen gelöst. Diese Sensoren messen den Widerstand des Gewebes beim Greifen oder Schneiden. Diese Daten werden nicht nur visuell dargestellt, sondern über Aktuatoren in den Bedienelementen der Konsole als physikalischer Widerstand an die Fingerspitzen des Chirurgen zurückgegeben. Dies ermöglicht es, die Konsistenz eines Tumors zu „fühlen“ oder zu spüren, wie fest ein Knoten beim Nähen sitzt, ohne das Gewebe zu traumatisieren.
Latenzkompensation in der Telechirurgie
Für die Telechirurgie ist die Überwindung der Latenz entscheidend. Selbst bei Lichtgeschwindigkeit benötigen Daten Zeit. Systeme im Jahr 2026 nutzen prädiktive KI („Predictive Control“). Die KI berechnet basierend auf der aktuellen Bewegung des Chirurgen, wo sich das Instrument in den nächsten 50 bis 100 Millisekunden befinden wird. Das Bild, das der Chirurg sieht, ist teilweise eine vom Computer generierte Vorhersage dessen, was passieren wird, synchronisiert mit dem realen Feedback. Dies „versteckt“ die Latenz und sorgt für ein flüssiges Operationsgefühl, selbst wenn Operateur und Patient tausende Kilometer getrennt sind.
Aktuelle Studienlage & Evidenz (Journals)
Die Euphorie um technologische Neuerungen muss in der Medizin stets einer strengen wissenschaftlichen Prüfung standhalten. Die Evidenzlage für die OP-Robotik Trends 2026 verdichtet sich zunehmend und zeigt klare Vorteile in spezifischen Indikationen, wobei auch kritische Stimmen zur Kosten-Nutzen-Relation nicht ignoriert werden dürfen.
Eine umfassende Meta-Analyse, die kürzlich in The Lancet veröffentlicht wurde, untersuchte die Langzeitergebnisse von robotergestützten Eingriffen im Vergleich zur konventionellen Laparoskopie bei komplexen onkologischen Resektionen. Die Autoren kamen zu dem Schluss, dass der Einsatz robotischer Systeme zwar die Operationszeit initial nicht signifikant verkürzte, jedoch die Rate an intraoperativen Bluttransfusionen und die postoperative Verweildauer im Krankenhaus signifikant reduzierte. Besonders hervorgehoben wurde die steilere Lernkurve für junge Chirurgen, die durch Simulatortraining und KI-Assistenz schneller ein kompetentes Niveau erreichten als in der traditionellen Ausbildung.
Daten aus dem New England Journal of Medicine (NEJM) beschäftigen sich intensiv mit der Fehlerreduktion durch teilautonome Assistenzsysteme. In einer multizentrischen Studie wurde untersucht, wie sich die Einblendung von „No-Fly Zones“ (virtuelle Barrieren um Risikostrukturen) auf die Komplikationsrate bei prostatektomischen Eingriffen auswirkt. Die Ergebnisse zeigten eine signifikante Reduktion von Nervenverletzungen, was direkt mit einer besseren postoperativen Kontinenz und Potenz der Patienten korrelierte. Dies unterstreicht, dass die technische Präzision direkten Einfluss auf die Lebensqualität der Patienten hat.
Ein Bericht im Deutschen Ärzteblatt fokussierte sich auf die ökonomische Betrachtung im DACH-Raum. Während die Anschaffungskosten für Systeme der Generation 2026 weiterhin hoch sind, argumentiert die Analyse, dass die Gesamtkosten pro Fall sinken, wenn man die reduzierten Komplikationsraten und die schnellere Wiedereingliederung der Patienten in den Arbeitsprozess („Return to Work“) berücksichtigt. Zudem wurde diskutiert, wie neue Vergütungsmodelle die Implementierung dieser Technologien beschleunigen könnten.
Eine viel beachtete Veröffentlichung in JAMA Surgery widmete sich dem Thema Ergonomie. Chirurgen leiden häufig unter muskuloskelettalen Beschwerden. Die Studie zeigte, dass Operateure an modernen Roboterkonsolen eine deutlich geringere körperliche Belastung (gemessen an Muskelaktivität und Haltungssensoren) aufweisen als Kollegen, die offen-chirurgisch oder laparoskopisch operieren. Dies wird als wesentlicher Faktor für die Verlängerung der Berufslaufbahn erfahrener Operateure gesehen.
Zahlreiche Studien auf PubMed belegen zudem die wachsende Bedeutung von „Big Data“ in der Chirurgie. Es zeigt sich, dass Kliniken, die ihre Operationsdaten systematisch auswerten und in KI-Modelle einspeisen, ihre Standard Operating Procedures (SOPs) kontinuierlich optimieren können, was zu einer stetigen Verbesserung der Behandlungsqualität führt.
Praxis-Anwendung & Implikationen
Was bedeuten diese hochtechnologischen Entwicklungen nun konkret für den klinischen Alltag, für das medizinische Personal und vor allem für die Patienten? Die Implikationen der OP-Robotik Trends 2026 sind weitreichend und verändern die Struktur des Krankenhauses grundlegend.
Für Ärzte und OP-Personal
Für Chirurgen wandelt sich das Berufsbild. Die handwerkliche Exzellenz bleibt essenziell, wird aber zunehmend durch die Fähigkeit ergänzt, komplexe technische Systeme zu steuern und Daten zu interpretieren. Der Chirurg wird zum „Manager“ des Eingriffs. Die Ausbildung verändert sich radikal: Bevor ein junger Arzt das erste Mal am Patienten operiert, hat er oder sie den Eingriff dutzende Male in einer hyper-realistischen Simulation am Roboter durchgeführt – mit echten Patientendaten (Digital Twin). Dies erhöht die Sicherheit enorm. Zudem entlastet die Robotik das OP-Team physisch. Das stundenlange Halten von Instrumenten in unergonomischen Positionen entfällt, was die Konzentrationsfähigkeit über lange OP-Dauern hinweg erhält.
Für Patienten
Für den Patienten bedeutet der Einsatz modernster Robotik primär: weniger Trauma. Die Schnitte werden kleiner, die Präzision im Körperinneren höher. Das Resultat sind weniger Schmerzen, ein geringeres Infektionsrisiko und kaum sichtbare Narben. Besonders relevant ist die Schonung von gesundem Gewebe. Durch die verbesserte Bildgebung und Navigation können Tumore mit minimalem Sicherheitsabstand entfernt werden, was die Funktion des betroffenen Organs (z. B. Niere oder Lunge) bestmöglich erhält. Auch die psychologische Komponente ist nicht zu unterschätzen: Das Wissen, mit der fortschrittlichsten verfügbaren Technologie behandelt zu werden, stärkt das Vertrauen in die Behandlung.
Für das Gesundheitssystem
Kliniken stehen vor der Herausforderung hoher Investitionskosten, profitieren aber langfristig von Effizienzgewinnen. Da Roboter 2026 flexibler und schneller zu rüsten sind, sinken die Wechselzeiten zwischen den Operationen. Spezialisierte Zentren werden entstehen, die hochkomplexe Eingriffe telemedizinisch unterstützt durchführen. Dies könnte die Versorgung in ländlichen Gebieten verbessern, indem kleinere Häuser sich via Roboter die Expertise von Universitätskliniken „dazuschalten“.
Häufige Fragen (FAQ)
Wie verbessert KI die Präzision bei minimalinvasiven Eingriffen?
Künstliche Intelligenz (KI) fungiert bei minimalinvasiven Eingriffen als eine Art „Super-Assistent“, der die menschlichen Sinne und Fähigkeiten erweitert. Zunächst stabilisiert KI die Bewegungen des Chirurgen: Algorithmen erkennen und eliminieren selbst feinstes Händezittern (Tremor) in Echtzeit, bevor die Bewegung auf das Instrument übertragen wird. Darüber hinaus ermöglicht KI eine Skalierung der Bewegungen (Motion Scaling), sodass große Handbewegungen an der Konsole in mikroskopisch kleine, hochpräzise Aktionen im Körper umgesetzt werden.
Ein weiterer entscheidender Faktor ist die Bildanalyse. KI-Systeme können intraoperative Videostreams analysieren und anatomische Strukturen wie Blutgefäße oder Nervenbahnen hervorheben, die für das menschliche Auge im Gewebebrei schwer erkennbar sind. Durch „Augmented Reality“ werden diese Strukturen farblich markiert über das Live-Bild gelegt. Fortgeschrittene Systeme berechnen zudem den optimalen Zugangsweg und warnen den Chirurgen aktiv, wenn sich das Instrument einer Risikozone nähert. All diese Faktoren zusammen führen zu einer Präzision, die rein manuell kaum erreichbar wäre, und minimieren das Risiko von Kollateralschäden am gesunden Gewebe signifikant.
Werden OP-Roboter menschliche Chirurgen bis 2026 ersetzen?
Ein klares Nein. Auch im Jahr 2026 und darüber hinaus bleibt der menschliche Chirurg unverzichtbar. Der Begriff „Roboter“ ist in der Chirurgie oft missverständlich, da es sich meist um Telemanipulatoren handelt, die vollständig vom Menschen gesteuert werden. Zwar sehen wir Trends hin zu mehr Teilautonomie (Autonomie-Level 2 und 3), bei denen der Roboter einfache, repetitive Aufgaben wie das Setzen einer Naht oder das Halten einer Kamera selbstständig unter Aufsicht übernehmen kann, doch die komplexe Entscheidungsfindung obliegt weiterhin dem Arzt.
Chirurgie ist nicht nur Handwerk, sondern erfordert situatives Urteilsvermögen, Empathie und die Fähigkeit, auf unvorhergesehene Komplikationen kreativ zu reagieren – Fähigkeiten, die KI aktuell und in naher Zukunft nicht replizieren kann. Die Rolle des Chirurgen wandelt sich jedoch: Er wird weniger zum reinen „Handwerker“ und mehr zum Überwacher und Steuerer eines hochkomplexen Systems („Human-in-the-loop“). Die Verantwortung für den Eingriff und das Patientenwohl bleibt juristisch und ethisch zu 100 % beim Menschen. Der Roboter ist und bleibt ein Werkzeug, wenn auch ein extrem intelligentes.
Welche neuen Robotik-Systeme kommen 2026 auf den Markt?
Der Markt für OP-Robotik diversifiziert sich bis 2026 extrem. Neben den Weiterentwicklungen der etablierten Multi-Port-Systeme (wie Da Vinci 5 oder Nachfolger), die über mehrere kleine Zugänge arbeiten, sehen wir einen starken Trend zu „Single-Port“-Systemen (SP). Bei diesen gelangt der Roboter durch nur einen einzigen, winzigen Schnitt oder sogar durch natürliche Körperöffnungen (NOTES – Natural Orifice Transluminal Endoscopic Surgery) in den Körper. Diese Systeme entfalten ihre Instrumente erst im Körperinneren und sind extrem flexibel („Snake-Robots“), was Eingriffe in tiefen, engen Räumen wie dem Hals-Nasen-Ohren-Bereich revolutioniert.
Zudem drängen modulare Systeme auf den Markt. Statt eines riesigen Roboterturms gibt es einzelne Roboterarme, die flexibel am OP-Tisch montiert werden können. Dies ermöglicht Kliniken, die Ausstattung je nach OP-Bedarf zu skalieren, was die Kosten senkt. Auch spezialisierte Mikro-Roboter für die Augenheilkunde oder Neurochirurgie, die Bewegungen im Mikrometerbereich ausführen, werden 2026 breiter verfügbar sein. Ein weiterer Trend sind integrierte Hybrid-Systeme, die Robotik direkt mit intraoperativer Bildgebung wie CT oder MRT in einem Gerät vereinen, um eine lückenlose Navigationskontrolle zu gewährleisten.
Wie verringert KI-gestützte Bildgebung intraoperative Komplikationen?
KI-gestützte Bildgebung ist einer der effektivsten Hebel zur Vermeidung von Komplikationen. Herkömmliche laparoskopische Bilder zeigen nur die Oberfläche der Organe. KI-Systeme im Jahr 2026 fusionieren diese Live-Bilder mit präoperativen 3D-Scans (CT/MRT) des Patienten („Image Fusion“). Das System macht den Patienten quasi „transparent“. Der Chirurg sieht auf dem Bildschirm nicht nur die Leberoberfläche, sondern virtuell projiziert auch die exakte Lage des Tumors und der versorgenden Gefäße im Inneren des Organs.
Zusätzlich nutzen moderne Systeme Fluoreszenz-Bildgebung in Kombination mit KI-Analyse. Ein Farbstoff wird gespritzt, und die KI berechnet anhand der Durchblutungsmuster in Echtzeit, welches Gewebe vital ist und welches entfernt werden muss. Dies ist besonders bei Darmoperationen entscheidend, um undichte Nähte (Anastomoseninsuffizienzen) zu verhindern. Die KI erkennt zudem anatomische Varianten – also Abweichungen von der Norm-Anatomie – und weist den Chirurgen optisch oder akustisch darauf hin. Durch diese permanente „Navigationshilfe“ werden versehentliche Verletzungen von Nachbarorganen oder Blutungen drastisch reduziert, da der Chirurg nie „blind“ operiert.
Welche ethischen Fragen wirft autonomes Operieren auf?
Mit steigendem Autonomiegrad der Systeme (z. B. selbstständiges Nähen oder Gewebeabtrag) entstehen komplexe ethische und rechtliche Fragestellungen. Die zentralste Frage lautet: Wer haftet, wenn ein Fehler passiert? Wenn ein autonomer Teilschritt des Roboters zu einer Verletzung führt, liegt die Schuld beim Chirurgen, der das System überwacht hat, beim Hersteller des Roboters oder beim Programmierer des Algorithmus? Das Haftungsrecht muss hierauf bis 2026 neue Antworten finden („Black Box Problem“ der KI).
Ein weiteres ethisches Dilemma betrifft den Datenschutz und die Algorithmen-Bias. KI lernt aus Daten. Wenn die Trainingsdaten der KI vorwiegend von einer bestimmten Patientengruppe stammen (z. B. kaukasische Männer), funktioniert das System bei anderen Gruppen (Frauen, andere Ethnien) eventuell weniger präzise? Es muss sichergestellt werden, dass die Technologie allen Patienten gleichermaßen zugutekommt. Zudem besteht die Gefahr der „De-Skilling“: Wenn Roboter immer mehr Aufgaben übernehmen, verlernen Chirurgen möglicherweise wichtige manuelle Fähigkeiten, die sie in Notfällen (z. B. bei Systemausfall) dringend bräuchten. Die Balance zwischen technologischer Unterstützung und Erhalt menschlicher Kompetenz ist eine ethische Kernfrage der Ausbildung.
Was sagen aktuelle Studien zur Sicherheit von KI im OP?
Die aktuelle Studienlage zeichnet ein sehr positives, wenn auch differenziertes Bild. Große retrospektive Analysen und erste prospektive Studien zeigen konsistent, dass der Einsatz von robotischen Assistenzsystemen und KI die Patientensicherheit erhöht. Insbesondere die Rate an Revisionseingriffen (Folgeoperationen aufgrund von Komplikationen) ist bei robotergestützten Verfahren in vielen Indikationen niedriger als bei offenen Verfahren. Studien heben hervor, dass KI-Systeme besonders effektiv darin sind, „menschliche Variabilität“ zu reduzieren – also sicherzustellen, dass die Qualität der OP weniger stark von der Tagesform des Chirurgen abhängt.
Allerdings weisen Studien auch auf neue Risiken hin: Technische Defekte, Software-Bugs oder Cyber-Security-Risiken (Hacking von Medizinprodukten) sind reale Gefahrenszenarien, die in Sicherheitsanalysen einbezogen werden müssen. Die Sicherheit der KI hängt zudem massiv von der Qualität der Daten ab, mit denen sie trainiert wurde. Die Forschung fordert daher transparente Validierungsstandards für medizinische KI. Zusammenfassend lässt sich sagen: Die Technologie ist sicher und wird stetig sicherer, sie erfordert jedoch ein neues Sicherheitsbewusstsein und ständiges Training seitens der Anwender, um Fehlinterpretationen der KI-Vorschläge zu vermeiden.
Fazit & Ausblick
Die Analyse der OP-Robotik Trends 2026 zeigt unmissverständlich, dass wir uns inmitten einer Zeitenwende befinden. Der Operationssaal der Zukunft ist kein statischer Raum mehr, sondern ein dynamisches Ökosystem aus Hardware, Software und menschlicher Expertise. Die technologischen Fortschritte in den Bereichen Künstliche Intelligenz, Haptik, Sensorik und Datenvernetzung haben das Potenzial, die Chirurgie sicherer, präziser und für den Patienten schonender zu machen als jemals zuvor. Wir bewegen uns weg von der „Kunst des Schneidens“ hin zur „Wissenschaft der Intervention“.
Doch Technologie ist kein Selbstzweck. Der Erfolg dieser Revolution wird nicht allein an der Rechenleistung der Systeme gemessen werden, sondern daran, wie gut sie in den klinischen Alltag integriert werden können und wie sehr sie dem Patientenwohl dienen. Die Herausforderungen – von den hohen Kosten über ethische Haftungsfragen bis hin zur notwendigen Umgestaltung der ärztlichen Ausbildung – sind beträchtlich, aber lösbar. Wenn wir ins Jahr 2026 blicken, sehen wir eine Medizin, in der der Roboter nicht den Arzt ersetzt, sondern ihn zu Höchstleistungen befähigt, die weit über die biologischen Grenzen des Menschen hinausgehen. Für Patienten bedeutet dies vor allem eines: Die Hoffnung auf Heilung mit minimalen Nebenwirkungen und maximaler Lebensqualität.
📚 Evidenz & Quellen
Dieser Artikel basiert auf aktuellen Standards. Für Fachinformationen verweisen wir auf:
🧬 Wissenschaftliche Literatur
Vertiefende Recherche in aktuellen Datenbanken:
Dieser Artikel dient ausschließlich der neutralen Information. Er ersetzt keinesfalls die fachliche Beratung durch einen Arzt. Keine Heilversprechen.